厚生労働省は日本初となる「健康に配慮した飲酒に関するガイドライン」を公表しました。そして2026年2月、日本癌学会が「飲酒とがん」についての科学的エビデンスをまとめた声明を発表。どちらも共通して伝えるメッセージは衝撃的なものでした。「がんのリスクに、安全な飲酒量は存在しない」というものです。
世界の研究機関が出した「飲酒とがん」の結論
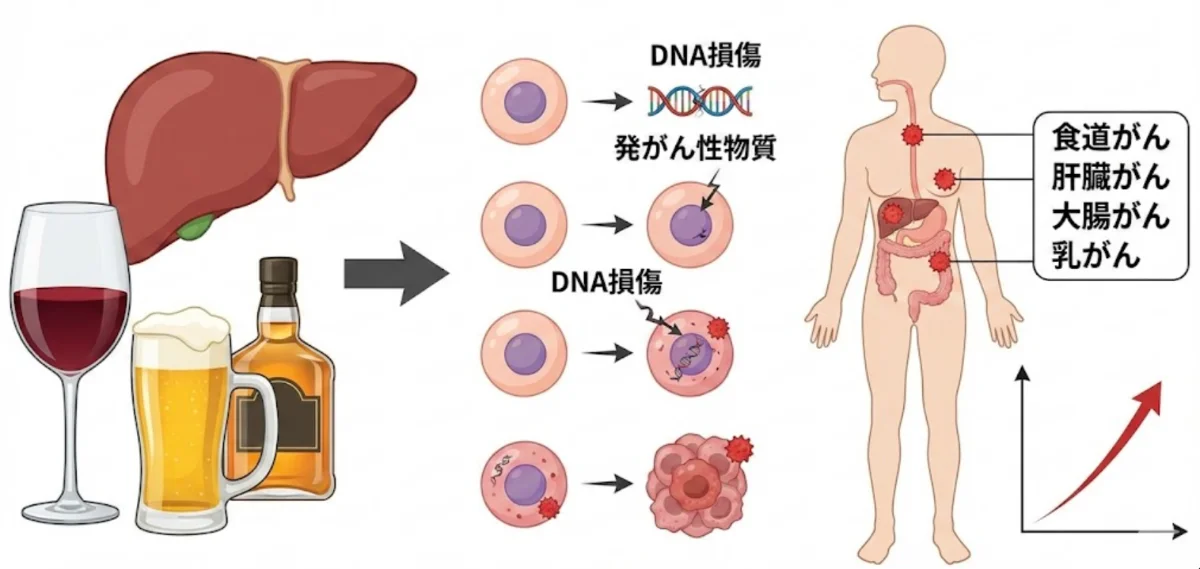
世界保健機関(WHO)の専門機関である国際がん研究機関(IARC)は、飲酒を「ヒトに対して発がん性がある」と公式に評価しています。これは最も高いリスク分類であり、タバコと同じカテゴリーに位置づけられています。
IARCが認定する飲酒との関連が明確ながんの種類は、口腔がん・咽頭がん・喉頭がん・食道がん・肝細胞がん・大腸がん・乳がん(女性)の7種類にのぼります。さらに世界がん研究基金(WCRF)は2018年、飲酒が胃がんの原因にもなると認定しており、関連するがんの種類は年々増加しています。
かつて「適度な飲酒はむしろ心臓によい」とされた「Jカーブ理論」をご存知でしょうか。少量の飲酒をする人の方が、まったく飲まない人より死亡率が低いというデータに基づく説でしたが、近年の精密な研究によってこのJカーブは世界的に否定されるようになってきました。過去に飲んでいたが禁酒した人の存在などのバイアスを丁寧に補正すると、有利とされた「Jカーブ」の効果は消えてしまうことがわかったのです。
どのくらい飲むと、どのくらいリスクが上がるのか
「少量ならば問題ない」という感覚をお持ちの方も多いと思います。しかし、研究データはそれほど楽観的なものではありません。東京大学の研究グループが労災病院の入院患者データ(がん症例6万3千件以上)を用いて調べたところ、1日1杯を10年間飲み続けただけで、がん罹患リスクが1.05倍に上昇するという結果が示されました。
がんの種類によって影響の度合いは異なりますが、特にリスクが高いのは食道がんで、同じ条件の飲酒で1.45倍にもなることが報告されています。大腸がん・胃がん・乳がんなど頻度の高いがんでも、低・中等度の飲酒が関与していることが示唆されています。
飲酒とがんリスク(主な部位別):
食道がん(男性)は少量の飲酒でもリスクが上昇します。大腸がんは純アルコール量で1日約20g以上の飲酒を続けると男女ともにリスクが高まります。乳がん(女性)はエタノール換算10g増えるごとにリスクが約7%上昇するとされています。肝臓がんは飲酒が原因のひとつですが、特にウイルス性肝炎を持つ方はリスクが大幅に増加します。これらのリスクは「飲酒量が増えるほど高まる」という量依存的な性質を持ちます。
「お酒で顔が赤くなる人」が危ない、日本人特有のリスク
飲酒とがんの問題を語るうえで、日本人には特別に注意が必要なポイントがあります。それがALDH2(2型アルデヒド脱水素酵素)と呼ばれる酵素に関わる体質の問題です。
アルコールが体内で分解されるとき、まず「アセトアルデヒド」という有害物質に変換されます。このアセトアルデヒドは強い毒性を持ち、顔が赤くなる・動悸・吐き気といった、いわゆる「お酒の弱い症状」を引き起こします。そして現在の研究では、アセトアルデヒドそのものに強い発がん性があることがわかっています。
健康な人であれば、このアセトアルデヒドはALDH2という酵素によってすぐに無害な酢酸へと分解されます。ところが日本人の約40〜50%は、生まれつきこのALDH2の働きが弱いか、ほとんど機能しない遺伝子を持っています。これは東アジア系の人種特有の体質で、白人や黒人ではほぼ見られません。
ALDH2の働きが弱い方がお酒を飲むと、分解されなかったアセトアルデヒドが口腔・咽頭・食道などに長時間留まり、細胞のDNAにダメージを与え続けます。ある研究では、ALDH2が低活性の人がお酒を飲むと、体内のアセトアルデヒド濃度が正常な人の10倍以上にもなることが確認されています。
「顔が赤くなる」体質のセルフチェック
自分がALDH2の働きが弱いかどうかを簡単に判断する目安があります。現在、またはお酒を飲み始めた最初の1〜2年のうちに、コップ1杯程度のビールで顔が赤くなる経験があった場合、約9割の確率でALDH2の働きが弱いタイプに該当します。
「鍛えればお酒が強くなる」という話を聞いたことがある方も多いでしょう。確かに飲み続けることで、ある程度は不快な症状が出にくくなることがあります。しかしこれは、本当にアセトアルデヒドの分解能力が上がったわけではなく、身体が「慣れた」ように感じているだけです。アセトアルデヒドによる細胞へのダメージはむしろ蓄積され続けており、飲み続けることでがんのリスクは下がるどころか高まり続けます。
飲酒+喫煙の「最悪の組み合わせ」
飲酒のリスクをさらに危険にするのが喫煙との組み合わせです。タバコの煙にもアセトアルデヒドが含まれており、飲酒によって高まったアセトアルデヒドの口腔内濃度をさらに押し上げます。
東京大学医科学研究所の研究によると、ALDH2もADH1B(別のアルコール分解酵素)も欠損型でない体質の人が飲酒も喫煙もしない場合と比べて、両方とも欠損型の人が飲酒と喫煙を同時に行うと、食道がんのリスクは実に約190倍になることが示されました。「酒もたばこもたしなむ」というライフスタイルは、がんリスクの観点から最もリスクが高い組み合わせのひとつです。
自分の体質を知る「エタノールパッチテスト」:
消毒用アルコール(70%エタノール)を2〜3滴、薬剤のついていない絆創膏に染み込ませて二の腕の内側に貼ります。7分後に剥がして、さらに7分後に肌の状態を確認します。赤みが出ている場合はALDH2の働きが弱い可能性があります。ただし、これはあくまでも目安であり、正確な診断は医療機関で行うことが重要です。
厚生労働省ガイドラインが示す「純アルコール量」という考え方
2024年2月、厚生労働省が初めて公表した「健康に配慮した飲酒に関するガイドライン」は、従来の「お酒の量(ml)」という考え方から、「純アルコール量(g)」で飲酒を把握するという発想の転換を促しています。
なぜ純アルコール量が重要かというと、同じ500mlのお酒でも、ビール(5%)とストロング系チューハイ(9%)では含まれるアルコールの量がまったく異なるからです。純アルコール量は次の計算式で求めることができます。
| お酒の種類 | 量 | アルコール度数 | 純アルコール量 |
|---|---|---|---|
| ビール(缶) | 500ml | 5% | 約20g |
| 缶チューハイ(ストロング) | 350ml | 9% | 約25g |
| 日本酒 | 1合(180ml) | 15% | 約22g |
| ワイン | グラス1杯(150ml) | 12% | 約14g |
| ウイスキー | シングル1杯(30ml) | 40% | 約10g |
計算式は「純アルコール量(g)=お酒の量(ml)×アルコール度数(%)÷100×0.8」です。
ガイドラインでは、生活習慣病のリスクを高める飲酒量の目安として、1日あたりの純アルコール量が男性40g以上、女性20g以上と示しています。ただし重要なのは、この数値が「これ以下なら安全」を意味するわけではないという点です。食道がん(男性)や高血圧などは、少量の飲酒でもリスクが上昇することが研究で示されています。
最新研究が明かす「遺伝子レベル」での発がんメカニズム
近年の研究は、飲酒とがんの関係をより深いレベルで解明しています。2025年2月、京都大学の研究グループは、飲酒により食道がんが多発するメカニズムを動物実験で解明しました。ALDH2と腫瘍抑制遺伝子TP53という2つの因子が飲酒による食道発がんに重要な役割を果たすことが確認されています。
また同年5月の研究では、頬の粘膜細胞の遺伝子変異を調べることで、食道がんのリスクを非侵襲的に予測できる可能性が示されました。これは将来的に、採血や内視鏡検査なしに、自分のがんリスクを把握できる技術につながる可能性があります。
これらの研究が意味するのは、飲酒によるがんリスクは単純な「飲む量の多い少ない」だけでなく、個人の遺伝的背景と複合的に作用しているということです。だからこそ、自分の体質を知ったうえで飲酒を判断することが、これからの時代に求められる健康管理のあり方といえるでしょう。
「飲まない」という選択肢と、飲む場合の賢い工夫
がん予防の観点から言えば、最もリスクが低いのは飲酒をしないことです。これは日本癌学会、WHO、厚生労働省、そして世界中の研究機関が一致して示している結論です。
とはいえ、お酒は日本の文化や社交に深く根ざしたものでもあります。「完全にやめなければいけない」というプレッシャーではなく、「知る・考える・選べる」という姿勢を持つことが大切だと、日本癌学会は強調しています。
飲酒を続ける場合に意識したい工夫としては、まず純アルコール量を意識して上限を自分で決めることが有効です。また、飲む前や飲みながら食事をとると血中アルコール濃度の急上昇を防ぐことができます。飲酒の合間に水や炭酸水を飲む習慣も、アルコールの分解をゆるやかにする助けになります。さらに、週に1〜2日は飲酒しない「休肝日」を設けることで、肝臓への負担軽減だけでなく、習慣的な飲酒への依存を防ぐ効果も期待できます。
特に飲酒を避けるべき状況:
厚生労働省のガイドラインでは、特に避けるべき飲酒行動として以下のものが挙げられています。短時間に大量のアルコールを摂取する「一時多量飲酒(一気飲みなど)」は急性アルコール中毒のリスクがあります。不安や不眠を解消する目的での飲酒はアルコール依存症につながる危険があります。病気の治療中や投薬後の飲酒は薬の効果を弱めたり副作用を強めたりする場合があります。10代・20代の若い方は脳の発達に影響するため、特に注意が必要です。また、女性はホルモンの関係でアルコールの影響を受けやすく、男性より少ない量でリスクが高まります。
なんとなく飲むから知ったうえで選ぶへ
飲酒とがんについて、最新の科学が伝えるメッセージは明確です。「がんのリスクに、安全な飲酒量はない」ということ、そして「飲む量が少ないほど、リスクは下がる」ということです。
同時に、日本人の約半数はALDH2の活性が弱いという遺伝的特性を持ち、欧米人よりも少ない量のアルコールで高いリスクを抱えている可能性があります。「顔が赤くなるタイプ」の方は、特にこの事実を念頭においたうえでお酒と付き合うことが重要です。
お酒を楽しむこと自体を全否定するわけではありません。しかし今この瞬間も、「ちょっとくらい」という感覚で飲み続けていることが、将来のがんリスクをじわじわと高めているかもしれないという事実は、知っておく価値があります。
「酒は百薬の長」という言葉が生まれた時代と、科学が高度に発展した現代では、私たちが持つべき「お酒の知識」は大きく変わっています。最新のエビデンスを味方につけて、自分の体と長くつき合うための選択をしていきましょう。
| 体質タイプ | ALDH2の活性 | 飲酒時の反応の目安 | がんリスクへの影響 |
|---|---|---|---|
| お酒に強いタイプ | 正常(GG型) | 顔が赤くなりにくい | 飲酒量依存で上昇(特に大量・長期飲酒で肝臓がんなど) |
| お酒に弱いタイプ | 低活性(AG型) | 少量で赤くなりやすい | 少量でも食道・頭頸部がんリスクが大きく上昇 |
| ほぼ飲めないタイプ | ほぼ非活性(AA型) | 少量で体調が悪くなる | 飲まないことでリスク自体が低い |
自分の体質を知り、「なんとなく飲む」から「知ったうえで選ぶ」へ。その一歩が、がん予防のための最も身近な行動のひとつです。

コメント